показать полностью
Данная ситуация встречается редко, в основном у пациентов, которые проходят профилактическое обследование. Такие формы рака не имеют симптомов. Возможно безболезненное удаление опухоли во время колоноскопии. Однако такую процедуру может выполнить не любой эндоскопист. Оптимально использование техники эндоскопической подслизистой диссекции для более полноценного удаления пораженного участка. После удаления опухоль обязательно должна быть направлена на морфо-логическое исследование.
Исследование полностью удаленного полипа гораздо информативнее биопсии.
При окончательном морфологическом исследовании могут выявляться дополнительные факторы риска, в том числе может встать вопрос о необходимости выполнения более крупной операции с удалением соответствующего участка толстой кишки. У пациентов с ранним раком прямой кишки предпочтительно использование другой методики – трансанального эндоскопического удаления опухоли (ТЭО). Операция проводится под общим наркозом, при этом в прямую кишку устанавливается специальная трубка, через которую удаляется пораженный участок с при-лежащими тканями. Стенка прямой кишки после этого ушивается. Большинство пациентов могут идти домой уже через два-три дня.
Как эндоскопическая подслизистая диссекция, так и транс-анальное эндоскопическое удаление опухоли связаны с минимальным риском осложнений, вероятность полного выздоровления пациентов очень высокая.
В большинстве случаев локализованный и местнораспространенный рак ободочной кишки лечатся хирургически. Редко, при наличии у пациента исходно распространенной формы заболевания, до операции проводят несколько курсов химиотерапии. Операция по поводу рака ободочной кишки подразумевает удаление пораженного участка кишки с комплексом регионарных лимфатических узлов. Лимфатические узлы во время операции удаляют профилактически, вне зависимости от данных обследований об их поражении.
Для большинства пациентов удаление участка ободочной кишки не имеет долгосрочных последствий, они могут полноценно вернуться к привычному образу жизни. Если на момент операции имеются признаки кишечной непроходимости – выраженное вздутие и увеличение кишки в диаметре, то может потребоваться формирование кишечной стомы.
Такие операции могут выполняться как традиционным открытым способом (с использованием большого разреза), так и лапароскопически (через проколы с использованием маленького разреза только для удаления опухоли). В большинстве специализированных клиник рак толстой кишки оперируют преимущественно лапароскопически.
Противопоказаниями для выполнения лапароскопических операций могут быть большие размеры опухоли, наличие предшествующих операций, тяжелые сопутствующие заболевания сердца и легких.
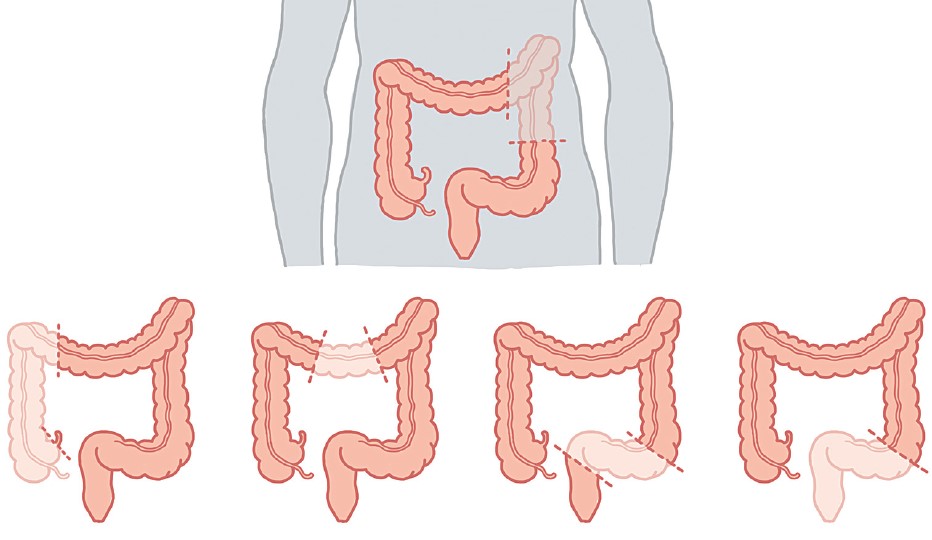
По поводу рака ободочной кишки хирурги выполняют правостороннюю гемиколэктомию, левостороннюю гемиколэктомию, а также расширенные варианты этих операций – резекцию левых отделов ободочной кишки, резекцию сигмовидной кишки.
С точки зрения пациента, по самочувствию в послеоперационном периоде, они мало отличаются друг от друга. Многие пациенты начинают ходить и принимать жидкую пищу в течение первых суток после выполнения операции. При отсутствии осложнений средний срок пребывания в клинике после подобных операций – в пределах одной недели.
После операции в зависимости от результатов морфологического исследования удаленного заболевания (врачи-патоморфологи изучают срезы удаленной опухоли под микроскопом с целью оценки дополнительных факторов риска) может быть назначена профилактическая (или адъювантная) химиотерапия.
Назначение такой химиотерапии вовсе не означает, что в организме остались проявления заболевания. Такая химиотерапия назначается, если при изучении удаленных тканей морфолог вы-явил определенные факторы риска более агрессивного течения болезни. Наиболее часто это бывает при выявлении метастазов в удаленных лимфоузлах. В этом случае проведение химиотерапии может снизить риск возврата заболевания на 10–15%. Полное выздоровление возможно даже при наличии факторов негативного прогноза.
Принципиальным отличием плана лечения при раке прямой кишки является необходимость проведения предоперационной лучевой или химиолучевой терапии у большинства пациентов.
Это связано с тем, что риск местного возврата (рецидива) рака прямой кишки значительно выше, чем рака ободочной кишки. Операцию оптимально проводить на фоне уменьшения опухоли в результате предоперационной химиолучевой терапии. Более того, в ряде случаев такая тактика может повысить шансы сохранения естественного заднего прохода. Лишь у небольшой группы больных с благоприятными факторами прогноза возможно проведение операции на первом этапе, без предоперационного лечения.
Решение вопроса о предоперационном лечении возможно только на основании данных МРТ малого таза, после обсуждения совместно с лучевым терапевтом и химиотерапевтом.
Наиболее распространенный курс химиолучевой терапии занимает 5 недель, сеансы лечения проводят каждый день, кроме выходных. Химиотерапию на фоне лучевой терапии проводят в облегченном варианте, обычно с использованием только таблетированных препаратов или их аналогов для внутривенного введения. Эффект от лучевой терапии развивается не сразу, поэтому выполнение операции планируют обычно в сроки 8–12 недель после последнего сеанса лучевой терапии. Если пациент переносил лечение хорошо, то в это время врачи могут предложить проведение дополнительных курсов химиотерапии, которые повысят общую эффективность лечения.
Операции по поводу рака прямой кишки могут выполняться как традиционным открытым способом (с использованием большого разреза), так и лапароскопически (через проколы с использованием маленького разреза только для удаления опухоли). Объем и качество операции не зависят от использованного открытого или лапароскопического доступа, но лапароскопические операции на прямой кишке считаются более сложными, чем на ободочной, и требуют более высокой квалификации специалиста. Противопоказаниями для выполнения лапароскопических операций могут быть большие размеры опухоли, наличие предшествующих операций, тяжелые сопутствующие заболевания сердца и легких. По поводу рака прямой кишки хирурги выполняют резекцию прямой кишки, низкую резекцию прямой кишки, брюшно-промежностную экстирпацию прямой кишки. Первые две операции подразумевают сохранение естественного заднего прохода.
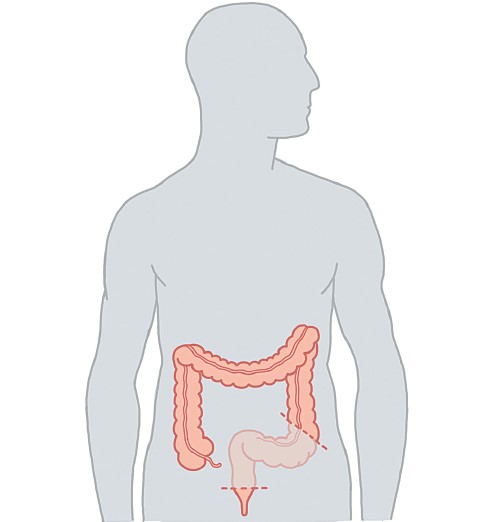
Последний вид операции предполагает полное удаление сфинктерного аппарата и наличие дополнительного разреза со стороны промежности.
Многие пациенты начинают ходить и принимать жидкую пищу в течение первых суток после выполнения операции. При отсутствии осложнений средний срок пребывания в клинике после подобных операций – в пределах одной недели.
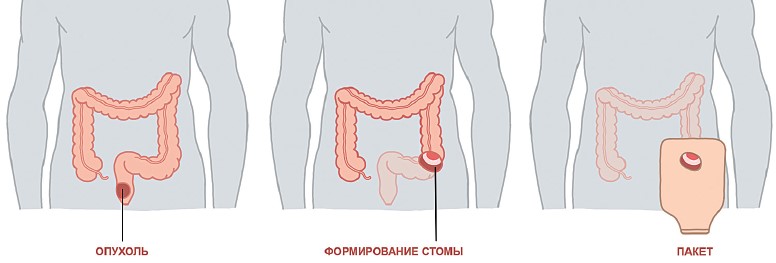
Если рак прямой кишки не врастает в мышцы сфинктерного аппарата (мышцы, обеспечивающие удержание кала), то в большинстве случаев возможно выполнение операций с со-хранением естественного заднего прохода. Тем не менее очень часто при выполнении операций по поводу рака прямой кишки необходимо формирование временной колостомы или илеостомы. Это связано с особенностями строения стенки прямой кишки и особенностями формирования анастомоза (соединения кишки).
После удаления участка кишки с опухолью хирург формирует соединение кишки, но вышележащий ее участок подшивает к коже и рассекает на половину окружности. Это делается для того, чтобы временно исключить попадание кишечного содержимого в зону анастомоза и создать лучшие условия для его заживления.
Временную стому формируют на срок два-три месяца. После этого делается вторая, уже небольшая операция, в процессе ко-торой стому местно иссекают и зашивают. Операция по закрытию стомы не требует большого разреза, переносится легче и имеет низкий риск осложнений.
Формирование временной стомы – необходимый шаг, который обеспечивает безопасность пациента.
В силу ряда особенностей соединение (анастомоз) прямой кишки имеет сравнительно высокий риск потери герметичности. Попадание кишечного содержимого за пределы стенки кишки – крайне опасное осложнение, в случае развития которого не толь-ко может быть необходимо формирование постоянной стомы, но и возникнуть серьезная угроза жизни больного. Временный дискомфорт, напротив, может обеспечить безопасность операции и хорошее качество жизни в дальнейшем.
После операции в зависимости от результатов морфологического исследования удаленного заболевания может быть назначена дальнейшая (или адъювантная) химиотерапия. На-значение такой химиотерапии вовсе не означает, что в организме остались проявления заболевания. Такая химиотерапия назначается, если при изучении удаленных тканей морфолог выявил определенные факторы риска более агрессивного течения болезни. Наиболее часто это бывает при выявлении метастазов в удаленных лимфоузлах. В этом случае проведение профилактической химиотерапии может снизить риск возврата заболевания на 10–15%. При условии проведения профилактической химиотерапии возможно полное выздоровление у большинства пациентов даже при наличии факторов негативного прогноза.
Выбор плана лечения зависит от количества метастазов и риска развития кишечной непроходимости. До определения плана лечения пациент должен обязательно получить консультацию химиотерапевта, при наличии небольшого количества метастазов, локализующихся только в печени или легких, – консультацию хирурга-гепатолога (специализирующегося на выполнении операций по поводу метастазов в печени) или торакального хирурга (специализирующегося на выполнении операций по поводу метастазов в легких).
Ключевой вопрос при определении плана лечения – возможность хирургического удаления всех метастазов. Если такая возможность есть, операция может быть проведена сразу или после нескольких курсов химиотерапии. Лекарственное лечение может обеспечить длительное сдерживание роста рака толстой кишки, но только операция дает шанс на полное выздоровление. При необходимости выполнения большой операции ее иногда разбивают на несколько этапов.
Чаще исходно удаление всех метастазов невозможно, основным методом лечения является химиотерапия. При наличии не-большой опухоли в кишке и метастазов в других органах возможно проведение лечения без удаления опухоли кишки. Каждый из очагов рака толстой кишки является самостоятельным, и при не-возможности удаления всех проявлений заболевания удаление отдельных метастазов или первичной опухоли может быть нецелесообразным.
Химиотерапия – единственный метод противоопухолевого лечения, который позволяет эффективно одновременно контролировать множественные проявления болезни в разных органах.
В ряде крупных федеральных клиник проводятся национальные и между-народные клинические исследования, в рамках которых пациенты могут получить лечение с использованием новейших научных разработок.
Химиотерапия – курсовое лечение. Непосредственно внутривенное введение препаратов обычно происходит в течение одного-двух дней. Если в схеме присутствуют таблетированные препараты – их обычно назначают на две недели.
Чаще всего такое лечение не требует госпитализации. Пациент едет домой и возвращается для проведения следующего курса через две или три недели в зависимости от конкретной схемы.
Обычно каждые два-четыре курса лечения одинаковыми препаратами проводится контрольное обследование. Если опухоль уменьшается, продолжают лечение по прежней схеме или ставят вопрос о проведении операции. Если опухоль растет – схему лечения меняют.
Цепочку одинаковых курсов химиотерапии до выявления прогрессирования опухоли называют линией химиотерапии. Линия химиотерапии меняется при выявлении прогрессирования заболевания. Особенность течения рака толстой кишки в том, что одна и та же схема не может быть постоянно эффективной. Рано или поздно опухолевые клетки «привыкают» к используемым препаратам и необходимо использование новой комбинации. Переход на новую комбинацию препаратов и называют пере-ходом на новую линию химиотерапии.
Иногда возможно достижение стойкого подавления рака толстой кишки, что дает возможность временно отменить химиотерапию или перейти на более слабые препараты, которые легче переносятся. Такие перерывы с легким лечением называют поддерживающей терапией. Они бывают необходимы, чтобы дать организму восстановиться.
Лучевая терапия – метод локального лечения рака прямой кишки. То есть это лечение воздействует только на опухоль кишки и небольшой объем окружающих тканей. Лучевая терапия не может напрямую воздействовать на метастазы в других органах.
Лучевую терапию обычно можно провести на одну область (в данном случае – на область таза) только раз в жизни.
То есть если у пациента, получившего лучевую терапию по поводу рака прямой кишки, по каким-либо причинам через несколько лет встанет вопрос о необходимости проведения лучевой терапии на область малого таза, это скорее всего будет невозможно. Это связано с тем, что воздействие лучевой терапии на ткани со временем полностью не проходит. Для здоровых тканей последствия проведения лучевой терапии минимальны, для клеток рака, напротив, этот метод лечения обычно губителен.
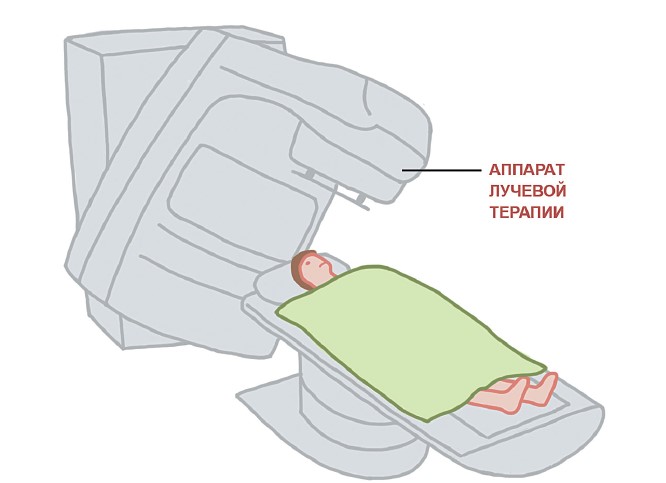
Лучевая терапия – безболезненный метод. Обычно пациенты не испытывают ощущений во время проведения сеанса лечения. Больного проводят в специальное изолированное помещение, в котором установлен аппарат лучевой терапии. Внешне он похож на аппараты для проведения компьютерной томографии. Пациента укладывают на стол в строго определенном положении, процедура длится несколько минут.
Побочные эффекты после стандартных курсов лучевой терапии отмечаются не более чем у половины пациентов. Обычно они проявляются умеренным воспалением окружающих тканей – кожи промежности, слизистой прямой кишки, мочевого пузыря, влагалища.
Это может проявляться острыми позывами в туалет, проявлениями цистита, сухостью задней стенки влагалища. При своевременном лечении проявления этих осложнений можно минимизировать.
Таргетная терапия – один из видов лекарственного лечения рака прямой кишки. Препараты этой группы используются и бывают эффективны только у пациентов с наличием метастазов в других органах – при диссеминированных (метастатических) формах заболевания.
Многие пациенты ошибочно воспринимают таргетную терапию как отдельную форму лечения. Таргетные препараты не используются в самостоятельном варианте, но могут повысить эффективность химиотерапии при совместном применении. Так же как и у химиопрепаратов, у таргетных препаратов есть свой спектр побочных эффектов и ограничений к использованию.
Для лечения рака толстой кишки используют две основные группы таргетных препаратов. Антиангиогенные препараты – их применение не зависит от вида опухоли, могут быть назначены всем пациентам. Если планируется выполнение операции, то антиангиогенные препараты необходимо заранее отменить.
Ингибиторы EGFR – назначение этих препаратов возможно только после изучения ткани опухоли на наличие определенных мутаций. Это исследование может занимать до нескольких недель, поэтому нередко пациентам сначала назначают только химиотерапию, а таргетные препараты добавляют уже в процессе лечения.